Pneumocystis Pneumonia (PCP) di Penderita HIV dan AIDS dengan Kelainan Paru
Table of Contents
Pneumocystis Pneumonia (PCP) di Penderita HIV dan AIDS dengan Kelainan Paru. Pneumocystis pneumonia (PCP) atau pneumocystosis adalah satu jenis pneumonia yang disebabkan oleh neumocystis jerovecii, jenis tersebut merupakan penyakit yang hanya terjadi di manusia. Pneumocystis umumnya ditemukan di paru orang sehat, tetapi dapat menjadi sumber infeksi oportunistik sebagai penyebab infeksi paru di individu yang mengalami penurunan kekebalan (immunocompromissed), terutama di penderita HIV dan AIDS.[1–4] Pada awal wabah penyakit AIDS, PCP merupakan penyakit ikutan yang terjadi di 67% penderita HIV dan AIDS di Amerika, bahkan sebelum dikembangkan pengobatan yang tepat guna, PCP menjadi penyebab utama kematian penderita HIV dan AIDS.[5] Meskipun terjadi penurunan kejadian PCP sesudah pemberian pengobatan anti virus HAART, tetapi PCP masih tetap menjadi penyebab paling parah di penderita HIV dan AIDS.1 Lebih dari 90% kasus PCP terjadi di penderita HIV dan AIDS dengan jumlah CD4 kurang dari 200 sel/μL.[5]
Saat ini kasus HIV dan AIDS di Indonesia merupakan masalah utama di bidang kesehatan. Angka kejadian penderita AIDS terus meningkat seiring dengan peningkatan angka kematiannya. Kematian penderita AIDS pada umumnya disebabkan oleh komplikasi infeksi yang terjadi oportunistik.[6] Sejak pertama terjadi wabah penyakit HIV di dunia, infeksi oportunistik sudah dikenal sebagai komplikasi klinik yang menyebabkan peningkatan angka kematian penderita yang terinfeksi HIV.[7,8] PCP dan tuberculosis sering terjadi di penderita HIV dan AIDS.[9,10] tetapi sampai saat ini kelainan paru yang terjadi di penderita HIV dan AIDS umumnya diduga karena tuberculosis, sehingga pemeriksaan mikroskopis hanya ditujukan pada pemeriksaan tuberculosis. Sementara itu pemeriksaan mikroskopis untuk menetapkan diagnosis PCP belum pernah dilakukan. Sampai saat ini diagnosis PCP yang dilakukan baru bersifat dugaan berdasarkan gejala dan keluhan.
Indonesia sebagai negara yang berada di kawasan tropis dengan kelembapan tinggi merupakan tempat yang subur bagi pertumbuhan jamur termasuk Pneumocystis, sehingga kewaspadaan terhadap kemungkinan PCP di penderita HIV dan AIDS dengan kelainan paru perlu dikedepankan.
Salah satu faktor penyebab tingkat kematian penderita HIV dan AIDS yang tinggi adalah penatalaksanaan penderita yang masih kurang tepat, karena tidak tepat dalam mendiagnosis infeksi oportunistik tersebut.6 Diagnosis kejadian infeksi oportunistik di penderita HIV dan AIDS akan menjadi pedoman pemberian obat yang tepat dan teliti. Diagnosis PCP sulit dilakukan karena gejala dan tanda yang tidak khas, karena penggunaan obat pencegah seperti yang terjadi di penderita HIV dan AIDS, atau karena terjadi infeksi berbagai organisme secara bersamaan di individu yang mengalami penurunan kekebalan tubuh.[11] Cara menyelesaikan agar tidak terjadi kesalahan penatalaksanaan penderita HIV dan AIDS yang berkelainan paru, perlu diperiksa secara mikroskopis Pneumocystis menggunakan sampel cairan sekresi saluran napas atau jaringan paru, mengingat Pneumocystis tidak dapat dibiakkan (cultur).[11] Pemeriksaan dapat dilakukan dengan berbagai tehnik pengecatan, baik dengan pengecatan perak GMS (Gomori Methenamine Silver) yang merupakan bakuan, maupun dengan pengecatan: immunofluorescence, Toluidin Blue, Periodic Acid Schiff (PAS), atau Giemsa.[11,12]
Hasil telitian ini diharapkan dapat menjadi bukti keberadaan Pneumocystis dan bersamaan dengan itu dapat diketahui seberapa besar jumlah kasus PCP di penderita HIV dan AIDS, serta dapat menjadi penentu langkah dalam penatalaksanaan PCP di penderita sejenis berikutnya, berikut upaya pencegahan penyebaran PCP dari dan ke penderita tersebut lainnya.
METODE
Sampel dahak
Sampel dahak yang digunakan merupakan sisa periksaan penderita HIV dan AIDS dengan keluhan paru yang sedang menjalani rawat inap di RSUD Dr. Soetomo Surabaya. Awalnya sisa sampel dahak ini akan dimanfaatkan sebagai bahan praktikum mahasiswa Program Studi D3 Analis Medis Fakultas Kedokteran Universitas Airlangga. Sisa sampel dahak yang akan diperiksa masih berada dalam tempat semula, tetapi tanda pengenalnya dilepas sehingga tidak lagi diketahui jati diri penderita dan tanda tersebut diganti dengan memberi nomor sampel, serta diberi larutan pengawet formalin 10%.
Pengecatan Giemsa
Sampel dahak dibuat sediaan di gelas benda, dan dibiarkan kering pada suhu kamar. Setelah kering, dilekatkan dengan methanol, kemudian dicat dengan pengecatan Giemsa. Pemeriksaan dilakukan secara mikroskopis dengan pembesaran 640×. Hasil periksaan dinyatakan Pneumocystis positif bila secara mikroskopis ditemukan bentukan bulat sampai lonjong, baik dalam tahap trofis yang mempunyai berbagai bentuk (pleomorphic) berukuran antara 1–5 mm dengan inti seperti titik (dot) dan sitoplasma berwarna biru pucat, maupun tahap spora berbentuk bulat, berukuran antara 5–8 mm, sitoplasma berwarna pucat, di dalamnya tampak paling banyak delapan (8) butir bentukan yang awalnya disebut spororozoit. Dapat juga ditemukan bentuk praspora, berbentuk lonjong, berdiameter antara 4–7 mm tanpa bentukan di dalamnya tetapi mungkin terdapat inti berjumlah satu atau lebih.[12,13] Pembacaan hasil dimintakan saran dari sejawat yang mengampu mata kuliah Mikologi di Fakultas Kedokteran Universitas Airlangga.
HASIL DAN PEMBAHASAN
Dari bulan Agustus sampai bulan Oktober 2012 berhasil dikumpulkan 18 sampel dahak sisa periksaan penderita HIV dan AIDS yang sedang menjalani rawat inap di RSUD Dr. Soetomo Surabaya. Dengan cara mengecat Giemsa, enam sampel dahak diketahui positif Pneumocystis (33,33%).
Pneumocystis jerovecii sebagai penyebab PCP, awalnya dinamai Pneumocystis carinii dan digolongkan ke dalam jenis protozoa, ternyata setelah dianalisis, DNA lebih cenderung dimasukkan ke arah kelompok jamur.[5,11] Pneumocystis jerovecii memiliki bentuk trofis (awalnya disebut trofosoit) berdinding tipis, berukuran 1–5 μm, dengan satu inti yang menyerupai titik, dan bentuk spora (awalnya disebut kista) berdinding tebal, berukuran 5–8 μm, dan di dalam sitoplasmanya terdapat paling banyak delapan (8) butir bentukan (awalnya disebut sporozoit). Cara menyebar Pneumocystis belum jelas, tetapi diperkirakan secara dihirup (per inhalasi) dan menyerang epitel mukosa saluran pernapasan, tetapi hanya menempel di permukaannya dan tidak menembus epitel inang. Demikian pula perbanyakan diri terjadi di permukaan epitel mukosa saluran pernapasan.[12]
Diagnosis PCP dapat ditetapkan berdasarkan diagnosis pradugaan seperti yang dikemukakan oleh CDC. Diduga PCP bila terdapat gejala dan tanda yang meliputi sesak napas saat aktifitas atau batuk non produktif dalam kurun waktu tiga (3) bulan terakhir, foto dada menunjukkan gambaran infiltrat difus bilateral, hasil periksaan analisis gas darah pO2 <70 mmHg atau kemampuan pertukaran gas rendah, dan tidak ada bukti pneumonia bakterialis.13 Namun, seringkali gejala dan tanda PCP tidak jelas sehingga perlu penetapan diagnosis (diagnosis definitif) melalui pemeriksaan mikroskopis Pneumocystis dengan menggunakan sampel cairan sekresi saluran napas yang terinfeksi baik berupa dahak, bahan hisapan terkait bronchial (aspirat bronchial), Bronchial Alveolar Lavage (BAL) atau sampel jaringan paru.
Dibandingkan dengan sampel yang lain, sampel dahak didapat tanpa tindakan yang menyakitkan,[11] dan dipilihnya pengecatan Giemsa di penelitian ini didasarkan pada pertimbangan bahwa bahan tersebut mudah didapat serta karena keseharian banyak digunakan untuk berbagai pemeriksaan. Di samping itu harganya relatif paling murah, dan tahapan kerja paling ringkas dan sederhana.
Related: loading
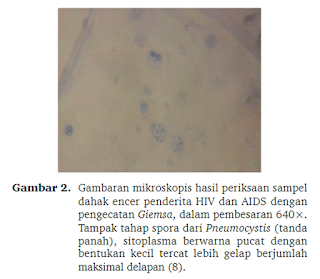
Pneumocystis jerovecii merupakan organisme satu sel yang di awalnya digolongkan ke dalam protozoa, tetapi setelah hasil telitian analisis DNA lebih cenderung bersifat sebagai jamur. Pneumocystis berbentuk bulat sampai lonjong, mempunyai dua tahapan, yaitu trofis dan spora. Tahapan trofis yang mempunyai berbagai bentuk, berukuran antara 1−5 mm, berdinding tipis, dan di dalam sitoplasmanya terdapat satu inti yang menyerupai titik.[13] Dengan pengecatan Giemsa di sampel dahak yang menjadi encer akibat penambahan bahan pengawet formalin dinding sel masih tampak jelas dan sitoplasma tercat biru muda (Gambar 2). Sedangkan yang di sampel dahak yang kental dinding tidak tercat, demikian pula sitoplasmanya dan tampak pucat, yang terlihat hanya inti (Gambar 1). Tahap spora berbentuk bulat, berukuran antara 5−8 μm, berdinding tebal dan di dalam sitoplasmanya terdapat paling banyak delapan (8) butir bentukan yang awalnya disebut sporozoit.[13] Dengan pengecatan Giemsa di sampel dahak yang encer dinding spora tampak sebagai garis tipis, sedang yang berasal dari dahak yang kental dinding spora tidak tercat, sitoplasma pucat dan di dalamnya tampak tercat dengan bentukan yang awalnya disebut sporozoit (Gambar 3). Didasari gambaran mikroskopis dalam temuan ini menunjukkan bahwa kekentalan sampel dahak menjadi penghambat bagi penyebaran bahan cat menuju sel Pneumocystis.
Didasari hasil temuan ini terbukti bahwa di penderita HIV dan AIDS di Indonesia dapat terjadi infeksi yang oportunistik PCP disebabkan oleh jamur Pneumocystis, dan jumlah pengidap PCP di penderita HIV dan AIDS yang sedang rawat inap di RSUD Dr. Soetomo Surabaya ditemukan sebesar 33,33%. Diduga bahwa hasil yang didapatkan akan lebih besar bila digunakan sampel BAL. Di Amerika Serikat angka kejadian PCP diperkirakan 9% di antara penderita HIV dan AIDS, dan 1% di antara penerima tindakan pemindahan organ (transplant) tertentu. Di antara penderita penurunan kekebalan yang mendapat pengobatan, PCP menyebabkan kematian penderita sekitar antara 5–40%, dan di penderita tanpa pengobatan angka kematian akibat PCP dapat mencapai 100%.3 Bukti keberadaan Pneumocystis memberikan peringatan bahwa pemeriksaan mikroskopis Pneumocystis sangat mendesak agar segera diterapkan di penderita HIV dan AIDS dengan kelainan paru sebagai pemeriksaan yang rutin dan harus dilakukan di samping pemeriksaan mikroskopis Mycobacterium tuberculose, sehingga dapat dilakukan pengobatan yang tepat dan teliti yang dapat menurunkan angka kematian penderita HIV dan AIDS akibat PCP.
Jumlah pengidap PCP yang tinggi mendorong untuk segera dilakukan upaya pencegahan penyebaran infeksi Pneumocystis, karena sampai saat ini PCP belum dapat dicegah dengan jalan vaksinasi.3 Upaya pencegahan dapat dilakukan dengan pemberian obat trimoxazole-sulfamethoxazole (TMX-SMX) atau pengunaan pentamidine hirup bagi kelompok individu yang berkebahayaan tinggi untuk berkembangnya PCP.[3,12] Upaya pencegahan ini disarankan untuk semua penderita terinfeksi HIV dengan jumlah CD4 kurang dari 350 sel/mL, termasuk: bayi yang dilahirkan dari ibu yang mengidap penyakit tersebut, anak yang beriwayat pengidap PCP, dan individu yang mendapat tindakan pencangkokan sel punca (stem cell).
SIMPULAN DAN SARAN
Pemeriksaan mikroskopis dengan pengecatan Giemsa di sampel dahak penderita HIV dan AIDS dengan kelainan paru yang sedang menjalani rawat inap di RSUD Dr. Soetomo Surabaya, terbukti ditemukan Pneumocystis jerovecii dan jumlah pengidap PCP di penderita tersebut adalah sebesar 33,33%.Pemeriksaan mikroskopis Pneumocystis harus segera diterapkan menjadi kegiatan rutin bagi penderita HIV dan AIDS dengan kelainan paru.Bahwa upaya pencegahan penyebaran PCP dari dan ke penderita HIV dan AIDS harus direncanakan untuk segera dilaksanakan.
DAFTAR PUSTAKA
- Morris A, Lungdgren JD, Masur H, Walzer PD et al. Current Epidemiology of Pneumocystis Pneumoia. Emerging Infection Diseases, 2004; 10(10 Oktober): 1713–20.
- Stringer JR, Beand CB, Miller RF, Wakefield AE. A new name (Pneumocystis jirovecii) for Pneumocystis from humans, Emerging Infectious Dis, 2002; 8 (9): 891–96.
- CDC and Prevention. Pneumocystis Pneumonia. http://www.cdc.gov/fungal/pneumocystis-pneumonia/html, Diakses tanggal 19 Agustus 2013.
- AIDS Education and Training Centers. Guide for HIV/AIDS Clinical care, 2012 http://www.aidsetc.org/aidsetc?. Diakses tanggal 19 Agustus 2012
- Manoloff ES, Francioli P, Taffe P, Melle van G, et al. Risk for Pneumocystic carinii Transmission among Patients with Pneumonia: a Molecular Epidemiology Study, Centers for Disease Control and Prevention, 2003; 9(1, January): 1–6.
- Nasronudin. HIV&AIDS, Pendekatan Biologi Molekuler, Klinis, dan Sosial, Surabaya, Airlangga University Press, 2007; 115–117.
- Satheesh KS, Laksmi AS. Intestinal Parasitic Infection in HIV Infected Patients with Diarrhoea in Chennai, Indian Journal of Medical Microbiology, 2005; 20(2): 88–91.
- Lew EA, Poles MA, Dieterich DT. Diarrheal Diseases Associated with HIV Infection, Gastroenterology Clinica of North America, 1997; 26(2): 259–90.
- WHO. Distinguishing Other HIV-related Pulmonary Diseases from Pulmonary TB. In: TB/HIV, WHO, Geneva, 2004; 56–60.
- Oosterhout JJG, Laufer MK, Perez MA, Graham SM, et al. Pneumocystis Pneumonia in HIV-positive Adults, Malawi, Emerging Infectious Diseases, 2007; 13(2, February): 325–28.
- Thomas CF Jr, Limper AH. Medical Progress Pneumocystis pneumonia, The New England Journal of Medicine, 2004; 350 (24, June): 2487–94.
- Hughes WT, Pneumocystis carinii. http://www.pathobio.sdu.edu.cn/sdjsc/engparabook/ch085.html, Diakses tanggal 19 Agustus 2012 13. CDC. Pneumocystic jerovecii infections-Microscopy Findings. http://dpd.cdc.gov/dpdx/HTML/Frames/M-R/Pneumocystis/body_Pn. Diakses tanggal 19 Agustus 2012
Sumber : Majalah Patologi Klinik Indonesia dan Laboratorium Medik. vol. 20, No. 1 November 2013
PENTING : Terimakasih sudah berkunjung ke website Kami. Untuk yang mengambil artikel dari website Kami, dimohon untuk mencantumkan sumber pada tulisan / artikel yang Anda muat. Terimakasih atas kunjungannya. Kerjasama media pubhlikasi, kirim e mail ke : laboratorium.medik@gmail.com.
Baca juga :
- Gen Yang Dikaitkan Dengan Peningkatkan Risiko Kanker Rahim Telah Di Identifikasi
- Garis Samar Antara Virus Herpes Simpleks Manusia
- Tes Genetik Untuk Mendeteksi Resistensi Antimikroba
- Biomarker Metilasi DNA Dapat Menjadi Prediktor Risiko Kanker Payudara
- Kanker : Pemeriksaan Laboratorium Dan Pengobatan
- Konsep Nilai Kritis Pada Laboratorium Klinik